بیمارستانهای پایتخت؛ از افتتاح تا کمبود تجهیزات
اقتصاد۲۴- آنطور که در خبرها آمده، با اضافهشدن هزاران تخت بیمارستانی و افتتاح پیدرپی بیمارستانها و مراکز درمانی ازسوی وزرای بهداشت در دولت فعلی و قبلی، باید تاکنون تمام کمبودها برطرف میشد. گفته میشود از سال ۹۲ تا ۹۹ نزدیک به ۴۰ هزار تخت بیمارستانی در کشور افتتاح شده و دولت سیزدهم هم ۱۶ هزار تخت دیگر به این ظرفیت نظام سلامت کشور اضافه کرده، اما همچنان سهم مردم از تختهای بیمارستان هنوز به عدد ۲ بهازای هر هزار نفر هم نرسیده، درحالیکه در سایر کشورها سهم مردم از تختها ۸ بهازای هر هزار نفر است.
بیماران از شهرستانهای مختلف به تهران میآیند و سر از کلانشهرهای کشور درمیآورند، چون نمیتوانند خدمات مورد نیازشان را نهتنها در مراکز تازهاحداث که حتی در مراکز قدیمی هم دریافت کنند و چارهای جز سفرهای مشقتبار برای درمان ندارند.
۵۰ هزار تخت فرسوده
طبق آمار سازمان بهداشت جهانی، سال ۷۹ آمار تختهای بیمارستانی در ایران به ازای هر هزار نفر ۱/۵ بود و در سال ۸۶ به ۱/۷ رسید. اما در دو سال بعد این عدد کاهش پیدا کرد و به ۱/۳ رسید. در سال ۸۹ آمارها به ۱/۷ تخت بهازای هر هزار نفر افزایش یافت، اما از سال ۹۲ بار دیگر به عدد ۱/۵ سقوط کرد؛ وضعیتی که نشان میدهد ایران طی یکدهه از نظر سرانه تخت بیمارستانی هیچ پیشرفتی نداشته است. با گذشت یکدهه دیگر، حالا تعداد تختهای بیمارستانی در کشور به ۱۶۰ هزار رسیده، یعنی بهازای هر هزار نفر ۱/۸ تخت در کشور وجود دارد، این آمار نشان میدهد که در ۱۰ سال سرانه تخت به جمعیت، تنها ۰/۳ افزایش یافته است.
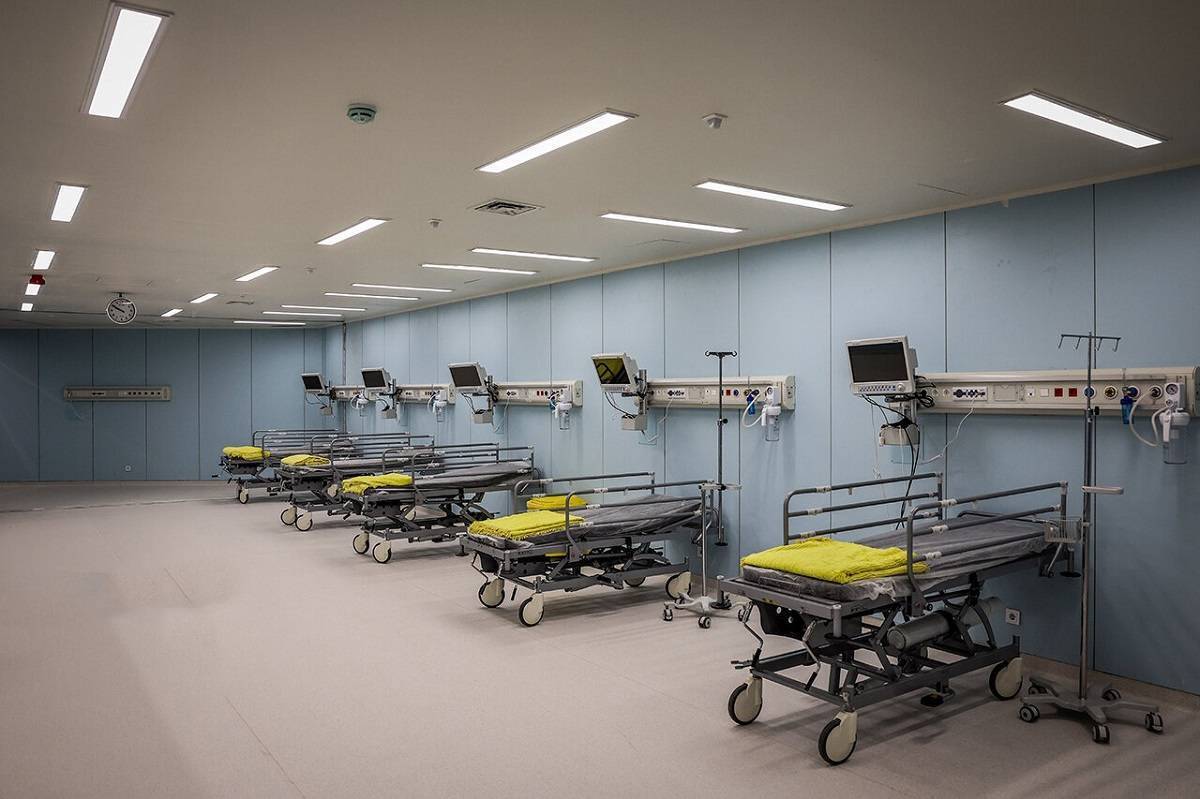
بیمارستانهای جدید و تازهافتتاحشده بهدلایلی مثل کمبود تجهیزات پزشکی و نبود پزشک متخصص، نمیتوانند با تمام ظرفیت خدمات مورد نیاز بیماران را ارائه دهند. ازسویدیگر بیمارستانهای قدیمی هم بهدلیل فرسودگی تختهای بیمارستانی و تجهیزاتشان، با کاهش خدمترسانی مواجه شدهاند. بررسیها نشان میدهد همین حالا هم بیش از ۵۰ هزار تخت بیمارستانی فرسوده در کشور وجود دارد. هرچند کوروش شمیمی، رئیس هیئتمدیره انجمن بیمارستانهای خصوصی کشور آمار تختهای فرسوده را بیشازاین عدد و حدود ۵۰ درصد عنوان کرده است.
با وجود افزایش تختهای بیمارستانی در بخش دولتی، اما دریافت خدمات در این مراکز جدید بهدلیل شلوغی بیش از حد بیماران و کمبود و حتی نبود پزشک، فرآیندی خستهکننده و طولانی شده است. هرچند برخی بیماران ترجیح میدهند این خدمات را از بخش خصوصی دریافت کنند. آمارها نشان میدهد که ۲۰ درصد بیماران در بخش خصوصی پذیرش میشوند و ۸۰ درصد خدمات سرپایی هم در همین بخش ارائه میشود، اما گرانی هزینهها پاشنهآشیل مراجعه بسیاری از بیماران بهویژه بیماران نیازمند به بخش خصوصی است؛ همانهایی که یا قید ادامه درمان را میزنند یا رنج بیماریشان در انتظارهای طولانی دریافت نوبت از مراکز درمانی بخش دولتی چندین برابر است.
زن جوانی که برای درمان مادرش از ایلام به تهران سفر کرده و در یکی از بیمارستانهای بزرگ دولتی تهران حضور دارد، دراینباره میگوید: «بیمارستان دولتی داریم، اما خدمات بهطور کامل انجام نمیشود یا اگر هم نوبت بدهند، آنقدر دیر نوبت میدهند که اصلاً نمیتوانیم امیدوار باشیم بیمارمان تا آن زمان دوام بیاورد. عمده پزشکان متخصص هم بهدلیل نبود تجهیزات تمایلی ندارند در شهر بمانند. این وضعیت حتی در شهرهای کوچکتر هم دیده میشود و حتی وخیمتر است، چون جمعیت کم است، بیمارستانی هم ساخته نمیشود. در این میان درمانگاههای کوچک و بخشهای اورژانس از کمترین امکانات برخوردار هستند. هزینه بخش خصوصی آنقدر بالاست که ما از پس تامین آن برنمیآییم. اینکه چند روز در تهران سختی بکشیم، ارزش بیشتری دارد تا اینکه چندینماه منتظر رسیدن نوبت در شهر خودمان بمانیم.»
تنها مرکز درمانی دولتی در نوشهر هم به تاکید مسئولانش با کمبود امکانات، تجهیزات و نیروی پزشکی متخصص درمانی مواجه است. دراینباره رحیم سیدپور، مدیرشبکه بهداشت و درمان شهرستان نوشهر به ایرنا گفته: «امکانات و تجهیزات موجود تنها بیمارستان دولتی نوشهر پاسخگوی نیاز مسافران و گردشگران نبوده و ضرورت دارد مسئولان سطوح کلان بهویژه وزیر بهداشت و درمان و حتی دانشگاه علوم پزشکی و خدمات درمانی مازندران توجه ویژهای به تقویت امکانات و تجهیزات به بیمارستانهای خطه غربی مازندران ازجمله نوشهر داشته باشند.»
به تاکید این مسئول، با شرایط موجود و کموکاستیها، این مرکز درمانی نمیتواند تمام تخصصها را در بیمارستان ارائه دهد و حتی نبود دانشآموخته طب اورژانس در این بیمارستان سببشده تا پزشکان عمومی بار مسئولیت این حوزه را به دوش بکشند؛ اقدامی که منجر به نارضایتی مردم شده است. ازسویدیگر بیماران بخشهای داخلی مغز و اعصاب، چشم، گوش و حلق و بینی یا نورولوژی در موارد اورژانسی چارهای جز مراجعه به مراکز درمانی خارج از شهرستان ندارند؛ اتفاقی که هزینههای بسیاری به آنها تحمیل میکند.
بیشتر بخوانید:فهرست سیاه بیمارستانهای فرسوده و ناایمن
نبود پزشک و پرستار در مراکز درمانی تازهاحداثشده را علی جعفریان، رئیس سابق دانشگاه علوم پزشکی تهران هم تایید میکند. او گفته بود: «همین حالا بررسی کنید و ببینید بیمارستانهایی که طی ۲ سال گذشته افتتاح شدهاند، چقدر فعالند. باید بررسی شود که بخشهای غیرفعال در چه وضعیتی قرار دارند. برای اولینبار در تاریخ، دانشگاه علوم پزشکی تهران آگهی داد که هر پرستاری مراجعه کند، بهصورت مستقیم استخدام خواهد شد، اما حتی نتیجه آن هم استخدام بسیار ناچیز پرستاران بود. هماکنون در یکی از کلانبیمارستانهای افتتاح شده در تهران بخشی وجود دارد که رزیدنت و اتند دارد، اما پرستار ندارد و بخش تعطیل شده. اتاق عمل داریم و کادر پزشکی هم هست، اما پرستار وجود ندارد، وضعیتی که در بسیاری از بیمارستانهای کشور برقرار است و ارائه خدمات امکانپذیر نیست.»
فقط افتتاح و مراسم
در برابر چنین شرایطی که بیماران با وجود افتتاح بیمارستانها، سطح دسترسی به خدمات درمانی برایشان افزایش نیافته و آیا این وضعیت را نباید تنها یک نمایش تبلیغاتی از سوی دولتها و متولیان نظام سلامت تصور کرد؟ محمدرضا واعظ مهدوی، نظریهپرداز اقتصاد سلامت پاسخ میدهد و به نکات جالبی اشاره میکند. او در توضیح این پرسش که آیا مراکز درمانی تازهافتتاحشده، اکنون کارایی لازم را ندارند و چه دلیلی برای افتتاح آنهاست؟ به هممیهن میگوید: «بهطورکلی ما یک سوءبرداشت و سوءتفاهمی در سیاستگذاری و حکمرانی کشور داریم، یعنی کوچکسازی دولت که بهعنوان یک راهبرد مطرح شده و بهصورت مرتب تکرار میشود. سوال اینجاست که با کوچکسازی دولت، بیمارستانهای جدید و مراکز بهداشتی و درمانی و حتی مدارس که مورد بهرهبرداری قرار میگیرند، چطور میتوانند منجر به رفع نیازهای مردم شوند. اگر قرار است تعداد پرسنل دولت کاهش پیدا کند، بیمارستانهای جدید در مناطق فاقد خدمت در چه وضعیتی قرار میگیرند؟»
او با بیان اینکه تمام این مراکز نیازمند تامین نیروی انسانی و تجهیزات پزشکی است، ادامه میدهد: «کوچکسازی دولت در برنامه هفتم هم تکرار شده و بهنوعی بیمسئولیتی است و در بطن آن منجر به بیتفاوتی بخش دولتی برای ارائه خدمت در بخشهای مختلف ازجمله بهداشت و درمان خواهد شد. همه دولتهای مدرن در دنیا در حوزه اجتماعی مسئولیت دارند، خدمات ارائه میدهند و در برابر مردم پاسخگو هستند. قطعاً نتیجه چنین فرآیندی ساخت بیمارستان و فعالنشدن بخشهای آن بهدلیل کمبود و نبود نیروی انسانی است، چون مجوزهای استخدامی صادر نمیشود.»
واعظمهدوی در پاسخ به این سوال که نظام سلامت ما تا چه میزان نیازمند احداث این بیمارستانهاست، میگوید: «مردم در بیماری، به درمان نیاز دارند. جامعه ما در مسیر پیری قرار دارد و امید به زندگی هم در حال افزایش است. سالمندان قطعاً نیازمند ارائه خدمات هستند و باید این مراکز درمانی افزایش پیدا کنند. در کشورهای اسکاندیناوی و اروپایی، نسبت تخت بیمارستانی ۸، بهازای هر هزار نفر جمعیت است و ما هنوز نتوانستهایم از عدد ۱/۵ عبور کنیم. در برخی مناطق کشور ۳/۰ تخت بیمارستانی وجود دارد و این کاملاً طبیعی است که بیماران در این مناطق در مواجهه با بیماریهای ساده و نهچندان پیشرفته هم به خدمات دسترسی ندارند، درحالیکه براساس نگاه انسانی و طبق قانون اساسی، دولتها موظف به احداث مراکز درمانی و ارائه خدمات هستند.»
او در پاسخ به این سوال که با وجود چنین ضرورتهایی، اما در نبود بودجه و تامین نشدن تجهیزات و نیروی انسانی، همین مراکز تازهافتتاحشده، تبدیل به بخشهای متروکه و بدون فعالیت میشود، عنوان میکند: «چرا باید در چنین وضعیتی قرار بگیریم؟ هیچ دولتی در هیچ نقطه دنیا، پول ندارد و هیچ رئیسجمهوری، هزینه خدمات بهداشتی و درمانی را از جیب خود پرداخت نمیکند. مالیاتها تامینکننده چنین هزینههایی هستند و باید طبق قانون از افراد پردرآمد گرفته و خرج خدمات اجتماعی شود. نسبت شیب مالیات به تولید ناخالص داخلی، در اغلب کشورهای اروپایی ۲۲ تا ۲۶ درصد، اما در ایران حدود ۶ درصد است. طبیعی است که اگر بخواهیم مسئله کمبودهای مالی جبران شود، باید فرارهای مالیاتی رفع شود تا دولت، بودجه لازم را برای ارائه خدمت در اختیار داشته باشد.»
جلوگیری از رهاشدن مراکز درمانی
این نظریهپرداز اقتصاد سلامت درباره اینکه مردم با وجود افتتاح مراکز درمانی در شهرستانها، باز هم اعتماد بیشتری به بیمارستانها و پزشکان کلانشهرها بهویژه تهران دارند و عملاً مراکز تازهافتتاحشده در بخش درآمدزایی موفق نمیشوند، توضیح میدهد: «استقرار نیروهای متخصص در این مراکز درمانی اهمیت دارد،، اما شرایط بهگونهای است که پزشکان هم مایل به فعالیت در شهرهای بزرگ هستند و این تمایل برای حضور در شهرهای کمتربرخوردار، کم است. برای جذب نیروی تخصصی در مناطق محروم دولتها باید جاذبه ایجاد کنند که میتواند از طریق ایجاد زندگی بهتر، افزایش حقوق و دستمزد، افزایش احترام اجتماعی و... انجام شود.»
به گفته واعظمهدوی، دراینباره قوانین الزامآور هم مؤثر است و افراد برای سالهایی که از دورههای تخصصی بهرهمند میشوند، موظف به حضور در مناطق نیازمند باشند. همزمان باید تعرفه خدمات پزشکی در مناطق محروم هم نسبت به شهرهای برخوردار افزایش پیدا کند: «در سالهای اول انقلاب زمانی که یک پزشک به مناطق محروم میرفت، از سوی مسئولان آن منطقه مورد احترام ویژه قرار میگرفت و امکانات دریافت میکرد. همین مسائل ماندگاری آنها را رقم میزد، اما اکنون این سیاستها کمرنگ شده و باید روشهایی برای جلب نیروهای تخصصی در مناطق محروم بهکار گرفته شود تا نفع آن شامل بیماران شود.»
واعظمهدوی درباره آسیب افتتاح بیمارستانها با وجود تکمیلنشدن ظرفیت ارائه خدمات هم میگوید: «زمانی که بیمارستان ساخته میشود و هزینههای هنگفتی هم دارد، نمیتوان آن را رها کرد. نباید این سرمایه راکد بماند. بههمیندلیل معتقدم که افتتاح آن از رهاشدگی آن بهتر است، اما مجهزشدن بیمارستان هم ضرورت دارد که باید در زمانی کوتاه انجام شود. همانطور که توانستیم بودجهها را برای تکمیل بیمارستان اختصاص دهیم، قطعاً میتوان بخشی از بودجه را به تجهیز اختصاص داد.»
او با بیان اینکه اکنون گرفتار برخی سیاستهای نادرست شدهایم، ادامه میدهد: «بحث حذف ارز ترجیحی طی دو، سه سال اخیر همزمان با افزایش قیمت ارز مشکلات زیادی را بهوجود آورده است. وزارت بهداشت اگر برای تجهیز بیمارستان نیازمند یکمیلیارد تومان بودجه بوده باشد، اکنون این رقم با دلار ۲۸ یا ۵۰ یا ۶۰ هزار تومانی، چندده برابر شده و بودجه برای این حوزه کفایت نمیکند. قطعاً هر نوع افزایش قیمت ارز، فشار مالی بر بودجه دولت هم خواهد داشت و اولین کسی که آسیب میبیند خود آنها هستند. کاش دولتها بفهمند و اجازه این میزان افسارگسیختگی نرخ ارز را ندهند. افزایش نرخ ارز، افزایش چندین برابری هزینههاست و نتیجه این میشود که بیمارستانی افتتاح شود، اما هیچوقت فعالیت نکند.»
بیمارستانهای ضعیف
نهفقط بیمارستانهای تازهافتتاحشده که نفس بیمارستانهای قدیمی حتی در کلانشهری مثل تهران هم بهشماره افتاده است. بسیاری از این مراکز درمانی با فرسودگی تجهیزات و زیرساختهایشان مواجه شدهاند و توانایی بهروزرسانی تجهیزاتشان بهشدت کاهش پیدا کرده؛ اتفاقی که روند درمانی و زمان خدمت به بیماران را پیچیده و به پروسهای طولانی تبدیل کرده است. همچنین براساس گزارشی که سازمان بهداشت جهانی درباره ایران منتشر کرده، بیش از ۶۰درصد تجهیزات پزشکی بهدلیل نبود یک سیستم نگهداری و تعمیرات بهینه و اصولی یا بهدلیل نبود امکان تامین قطعات یدکی و انتقال تکنولوژی متأثر از تحریمها در کشور قابل استفاده نیستند.
بیشتر بخوانید:بازگشت به عصر قابله وقتی که پول زایمان در بیمارستان نیست!
کاظم عباسیون، عضو هیئتمدیره بیمارستان آراد، فرسودگی تجهیزات مراکز درمانی را تایید کرده و پیشازاین به روزنامه اعتماد گفته: «با افزایش سرسامآور قیمت ارز، امروز هیچ یک از بیمارستانها ـ چه در بخش دولتی، چه در بخش خصوصی ـ توان خرید تجهیزات جدید و مدرن را ندارند.»
او درباره آسیب ناتوانی بیمارستانها در بهسازی و بهروز شدن تجیهزاتشان هم به این نکته اشاره کرده بود که جراح بهجای لاپاراسکوپی مجبور میشود شکم بیمار را بشکافد تا کیسه صفرا را خارج کند و دراینصورت ریسک عوارض بعد از جراحی، ازجمله چسبندگی و انسداد رودهها هم افزایش پیدا میکند، در حال بازگشت به همان طبی هستیم که مرگومیر آن هم زیادتر بود.
احمد میر، رئیس هیئتمدیره بیمارستان جم هم این نکته را تایید و درتوضیح بیشتر گفته: «با افزایش قیمت ارز با دشواریهای بیشمار در تامین دارو و تجهیزات مواجه شدهایم و بسیاری از اعمال جراحی را بهسختی انجام میدهیم؛ چون تجهیزات مورد نیاز موجود نیست یا تامین تجهیزات بسیار زمانبر است.»
همایون سامهیح، عضو کمیسیون بهداشت مجلس هم سال گذشته در گفتگو با ایلنا نسبت به بروز مشکلات جدی در حوزه تجهیزات پزشکی هشدار داده و گفته بود: «پیشبینی ما این است که در ماههای آینده نهتنها مشکل دارو، بلکه مشکل تهیه تجهیزات پزشکی بهشدت افزایش پیدا کند.»
سعید کریمی، معاون درمان وزارت بهداشت هم موضوع کمبود تجهیزات پزشکی در بیمارستانها را تایید کرده بود.
انتظار برای خروج از مناطق محروم
معضل فعالیتهای نصف و نیمه در بیمارستانهای جدید و قدیم، اما فقط محدود به تخت و تجهیزات بیمارستانی نیست و کمبود پزشک در این مراکز درمانی هم پاشنهآشیل ارائه خدمات به بیماران شده است. این درحالیاست که کارشناسان از کمبود شدید نیروهای تخصصی و فوقتخصصی طی ۵ سال آینده هشدار میدهند. جز نبود تمایل به خدمت در مناطق محروم و کمتربرخوردار، مهاجرتها و خروج پزشکان از حرفه اصلیشان هم به معضل جدی برای نظام سلامت بدل شده، بهگونهایکه با فرض قبول آمار رسمی، سرانه پزشک در ایران ۱۱ پزشک بهازای هر ۱۰ هزار نفر و در دنیا ۳۰ پزشک بهازای هر ۱۰ هزار نفر است.
محمد رئیسزاده، رئیس سازمان نظام پزشکی کشور درباره اینکه مراکز درمانی در مناطق مختلف در حال احداث و افتتاح هستند، اما پزشکان تمایلی به حضور و فعالیت در این مراکز ندارند، میگوید: «مشکل جدی دراینباره حل تمام مشکلات مناطق محروم در این حوزه با استفاده از نیروهای طرحی است. در سیاستهای ابلاغی نظام سلامت از سوی رهبری بر توسعه کیفی متناسب با نیازهای مناطق مختلف کشور تاکید شده است، به این معنا که باید بهسمت بومیگزینی حرکت کنیم. پزشک باید تربیت شود، اما زیرساختها هم باید فراهم و منجر به ماندگاری آنها باشد. هر میزان نیرو تربیت شود و تنها تمرکز به استفاده از دو سال طرح آنها باشد، این مشکل برطرف نخواهد شد. مثال واضح این وضعیت، حفظ کل امنیت کشور با سربازهای وظیفه است.»
او ادامه میدهد: «برخی تصور میکنند با افزایش ظرفیت پذیرش پزشک، میتوان نیروی طرحی بیشتری داشت و این مناطق را پوشش داد، اما شدنی نیست و منجر به حل مشکل هم نمیشود. همین حالا نیروهای طرحی روزشماری میکنند که از مناطق محروم خارج شوند و با خروج آنها باید نگران جایگزین باشیم. گاهی هم فشارهای زیادی به این نیروها وارد میشود که با ناهنجاریهایی همراه است. در این شرایط، کیفیت خدمات هم کاهش پیدا میکند، چون نیروی طرحی نمیتواند با طیب خاطر ارائه خدمت کند. این اتفاق مصداق بارز بیعدالتی در سلامت است، چون نیروی کیفی که رضایت کامل از شرایط کاریاش داشته باشد را در اختیار مردم مناطق محروم قرار نمیدهیم و با طرح اجباری میخواهیم با آنها خدمترسانی کنیم.»
به گفته این مسئول، اکنون ۴۲ درصد متخصصان در ۵ کلانشهر ساکن هستند و نیروهای طرحی در سایر مناطق قرار دارند. این وضعیت بههیچعنوان عادلانه نیست و نیاز به اصلاح دارد.
تناسب پزشک و بیمارستان
رضا لاریپور، معاون فنی و نظارت سازمان نظام پزشکی هم درباره کمبود پزشک در مراکز درمانی تازهافتتاحشده در مناطق مختلف کشور توضیح میدهد. به گفته او، نیروی طرحی دو سال در منطقه حضور دارد، اما بدیهی است که برای ماندگاری یک پزشک در منطقه و ارتباط بیشتر مردم با ارائهدهنده خدمات بهداشتی و درمانی، استخدام و جذب نیروی بومی، منجر به تداوم فعالیت بیمارستانها و استمرار خدمت خواهد شد. البته گاهی اوقات ردیف استخدامی دیده میشود، اما کسی تمایلی به استخدام ندارد و این موضوع مهمتری است؛ بنابراین باید تامین منابع، امکانات تشویقی و تسهیلشده این مشکل هم برطرف شود.
معاون فنی و نظارت سازمان نظام پزشکی در پاسخ به این سوال که آیا چشمانداز تربیت این میزان پزشک در کشور برای تامین نیروی انسانی مورد نیاز بیمارستانهای افتتاحشده و در دست ساخت مناسب است یا خیر؟ میگوید: «ما معتقدیم که تعداد پزشک نسبت به جمعیت کم نیست و بهطور متوسط بین ۱۱ تا ۱۵ پزشک بهازای هر ۱۰ هزار جمعیت داریم که بهنظر من عدد قابلقبولی است. اما اگر تعداد پزشکان بیشتر شود و پرستار، ماما و بهیار در اختیار نداشته باشیم، فایدهای نخواهد داشت. اگر نیروها را نگه داریم دراینباره مشکلی نخواهیم داشت.»
































